Điều Trị Phẫu Thuật Thông Liên Thất
1. Định Nghĩa Và Phân Loại ( Theo Phân Loại ICD 11)
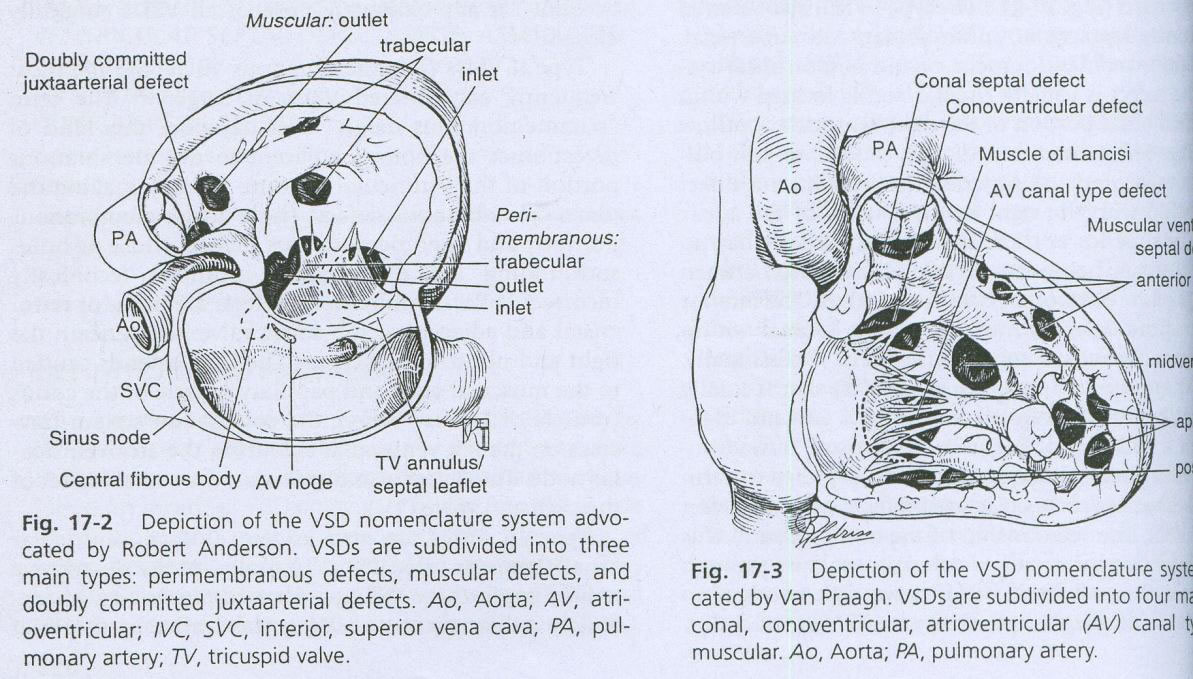
Thông liên thất (TLT) 1 à một khiếm khuyết của vách liên thất(vách ngăn giữa hai buồng tâm thất của tim) . có 4 loại TLT chính về giải phẫu bệnh là: TLT phần quanh màng (1), TLT phần cơ (2), TLT phần buồng nhận (3) và TLT phần phễu (4) (TLT ở phía trên của cựa Wo1ff) . Thông liên thất là bệnh tim bẩm sinh thường gặp nhất trong tất cả các bệnh tim bẩm sinh chiếm 15%-20% tất cả các bệnh tim bẩm sinh .
Hình 1: Phân loại các lỗ thông liên thất theo R. Anderson và V. Praagh
2. Chẩn Đoán
2.1 Triệu chứng lâm sàng:
✓ Triệu chứng cơ năng:
Biểu hiện lâm sàng của TLT thường chỉ biểu hiện vài tuần sau sinh khi áp lực động mạch phổi hạ xuống, các triệu chứng ở trẻ nhỏ thường gặp:
– Mệt khi ăn hoặc chơi .
– Không tăng cân .
– Màu da xanh, đặc biệt là xung quanh móng tay và môi .
– Thở nhanh hoặc khó thở , khó thở khi vận động nhẹ hoặc khi nghỉ, Khó thở khi ăn hoặc kh c
– Nhịp tim nhanh hoặc không đều .
– Sưng phù ở chân, mắt cá chân và bàn chân .
Hay gặp nhất ở bệnh nhân lớn tuổi l à khó thở, m ất khả năng gắng sức . c ác triệu chứng thường liên quan đến mức độ của luồng thông trái – phải, áp lực và sức cản của động mạch phổi
✓ Triệu chứng thực thể:
– Tiếng thổi toàn tâm thu (phụ thuộc vào kích thước của lỗ thông) +/-rung miu tâm thu ( do luồng máu xoáy đi qua lỗ thông liên thất).
– TLT kích thước lớn có thể gây tim to làm biến dạng lồng ngực, mỏm tim đập rộng và lệch khỏi vị trí bình thường . Nhũ nhi có TLT lỗ lớn sẽ chậm lớn, hay vã mồ hôi và hay bị viêm phế quản – phổi tái đi tái lại.
2.2 Triệu Chứng Cận Lâm Sàng:
– Điện tâm đồ: tăng gánh thât phải, dày thất
– X-quang ngực thẳng: đánh giá bóng tim, tình trạng xung huyết phổi.
– Siêu âm tim để chẩn đoán xác định số lượng, vị trí, kích thước, chiều luồng thông, áp lực ĐMP và thương tổn phối hợp.
– Thông tim các trường hợp TLT với các dấu hiệu quá tải của thất trái (tim to, thổi tâm trương ở mỏm tim, suy tim ứ huyết) hoặc tăng áp ĐMP mà cần phải có các bằng chứng khẳng định mức độ luồng shunt, áp lực ĐMP, và sức cản ĐMP để quyết định hướng điều trị.
– các trường hợp TLT với nghi ngờ có các tổn thương khác phối hợp như hẹp đường ra thất trái,hồi lưu TMP b ất thường cũng là các trường hợp có thể chỉ định thông tim.
3. Chỉ Định Phẫu Thuật:
– Khi trẻ không có biểu hiện lâm s àng thì chưa cần phải điều trị đặc hiệu .
– Thông liên thất ở nhũ nhi có thể được điều trị nội khoa với các thuốc glycoside trợ tims (ví dụ: digoxin 10-20mcg/kg/ngày), lợi tiểu quai (ví dụ: furosemide 1-3 mg/kg/ngày) và các thuốc ức chế men chuyển (ví dụ: captopril 0.5-2 mg/kg/ngày).
❖ các trường hợp cần phải điều trị phẫu thuật bao gồm:
– Suy tim không đáp ứng với điều trị nội khoa
– Thông liên thất có kèm hẹp nặng đường thoát thât phải .
– Thông liên thất lỗ lớn gây tăng áp lực động mạch phổi >50mmHg với trẻ hơn 6 tháng tuổi .
– Thông liên thất kèm hở van động mạch chủ .
– Nếu thông liên thất có nhiều lỗ, có ảnh hưởng đến to àn trạng thì cần phẫu thuật banding động mạch phổi ở các trẻ nhỏ dưới 6 tháng và sau đó phẫu thuật sửa chữa
– các trường hợp TLT nghi ngờ có tăng áp ĐMP cố định: cần thông tim với nghiệm pháp thở xy v thuốc dãn mạch, chụp mao mạch phổi, đo sức cản mạch phổi và cuối cùng có thể sinh thiết phổi . Nếu sức cản mạch phổi không tăng cố định thì có thể phẫu thuật, nếu đã tăng cố định thì đó là một chống chỉ định của phẫu thuật .
4. Hội chứng Eissenmenger :
shunt qua lỗ thông đã đảo chiều từ phải qua trái. Trên lâm sàng BN tím, không còn nghe tiếng thổi, tiếng T1 đanh; Hct tăng> 50%, đo kháng lực mạch máu phổi > 8-10UI. Chống chỉ định phẫu thuật trong truờng hợp này.
5. Phương Pháp Điều Trị Phẫu Thuật
– Bệnh nhân cần đuợc gây mê to àn thân, mở xuơng ức đuờng giữa hoặc đuờng mở ngực sau bên .
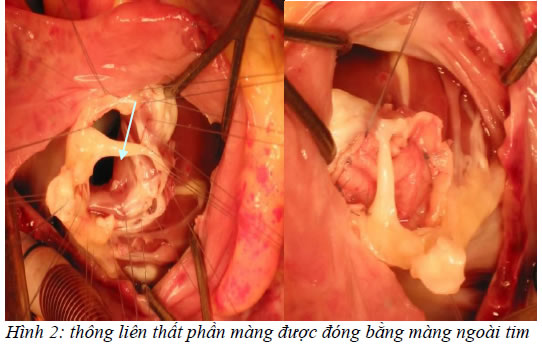
– Đóng lỗ TLT bằng màng ngoài tim tự thân đã xử lý bằng dung dịch glutaraldehyde 0,625% hoặc miếng vá nhân tạo PTFE . Đ óng qua ngã nhĩ phải ( đối với TLT phần m àng, buồng nhận, phần cơ bè); hay qua ngã động mạch phổi ( TLT phần phểu, TLT phần vách nón) .
– Đối với TLT lỗ lớn đã có tăng áp lực động mạch phổi cao, chiều luồng thông hai chiều (còn ưu thế trái→phải) cần để cửa sổ trên miếng màng tim .
– TLT phần cơ bè đóng TLT bằng hai patch dạng cúc áo hoặc kiểu nút chận .
– Hạn chế việc xẻ van ba lá hoặc detachement dây chằng van để đóng lỗ thông liên thất
6. Biến Chứng Thường Gặp:
– Bloc nhĩ thất do tổn thuơng nút dẫn truyền nhĩ thất : hiếm gặp.
– Hở van ba lá , hở van ĐMC sau mổ
– Suy tim xung huyết kéo dài sau mổ
Hình 2: thông liên thất phần màng được đóng bằng màng ngoài tim
7. Khuyến Cáo Khác:
đóng lỗ thông liên thất lỗ nhỏ bằng dụng cụ bít qua thông tim can thiệp
– Vị trí : thông liên thất phần cơ bè, phần màng ( chọn lọc)
– Dụng cụ bít : Amplatzer Muscular VSD Occluder, Lifetech Occluder Ceraílex,
Nit-Occlud Lê vSd…
Hình 3 : dụng cụ đóng thông liên thất: Amplatzer (a) và Nit-Occlud Lê (b)
Tài Liệu Tham Khảo:
- Brecker SJD. Ventricular septal defect. In: Redington A, Shore D, Oldershaw P .
Congenital heart disease in adults: a practical guide. WB Saunders, 1994:111-117.
- Bridges ND, Perry SB, Keane JF, et al. Preoperative transcatheter closure ofcongenital muscular ventricular septal defects. N Engl J Med 1991;324:1312-1317.
- Connelly MS, Webb GD, Sommerville J, et al. Canadian Consensus Conference on Adult Congenital Heart Disease 1996. Can J Cardiol 1998;14:395-452.
- Ellis JH, Moodie DS, Sterba R, Gill CC. Ventricular septal defect in the adult: natural and unnatural history. Am Heart J 1987;114:115-120.
- Folkert M, Szatmari A, Utens E, et at. Long-term follow-up after surgical closure of ventricular septal defect in infancy and childhood. J Am Coll Cardiol 199424:1358-1364.
- Gumbiner CH, Takao A. Ventricular septal defect. In: Garson A, Bricker JT, Fisher DJ, Neish SR. The science and practice of pediatric cardiology; 2nd ed. Baltimore:Williams&Wilkins,1998:1119-1140.
- Lock JE, Block PC, McKay RG, et at. Transcatheter closure of ventricular septaldefects. Circulation1985;78:361-368.
- Moore JD, Moodie DS. Ventricular septal defect. In: Marso SP, Griffin BP, Topol EJ. Manual of Cardiovascular Medicine. Philadelphia: Lippincott Raven, 2000.
- O’Fallon MW, Weidman WH, eds. Long-term follow-up of congenital aortic stenosis, pulmonary stenosis, and ventricular septal defect. Report from the Second Joint Study on the Natural History of Congenital Heart Defects (NHS-2). Circulation 1993;87[Suppl n]:H-1-H-126.
- Perloff JK. Survival pattems without cardiac surgery or interventional catheteriza-tion: a narrowing base. In: Perloff JK, Child JS, Congenital heart disease in adults, 2nd ed. Philadelphia: WB Saunders, 1998:15-53.
- Snider AR, Serwer GA, Ritter SB. Defects in cardiac septation. In: Snider AR, Serwer GA, Ritter SB, eds. Echocardiography in pediatric heart disease, 2nded. St. Louis.Mosby, 1997:246-265.
- Somerville J. How to manage the Eisenmenger syndrome. Int J Cardiol 1995;63:1-
 Xem thêm Phác đồ Điều Trị Viện Tim Hồ Chí Minh:
Xem thêm Phác đồ Điều Trị Viện Tim Hồ Chí Minh:
- Tiêu Chuẩn Bệnh Nhân Ra Khỏi Hồi Sức
- Tràn Dịch Màng Ngoài Tim Và Chèn Ép Tim Cấp
- Xây Dựng Tiêu Chí Làm Giảm Viêm Trung Thất Sau Phẫu Thuật Tim Hở
- Điều Trị Phẫu Thuật Bệnh Uý Kênh Nhĩ Thất Bán Phần
- Điều Trị Phẫu Thuật Hẹp Động Mạch Phổi